Simposio
Manejo perinatal del embarazo gemelar discordante para teratoma intrapericárdico: Comunicación de un caso y revisión de la literatura
1Programa de Medicina Fetal, Hospital Privado Universitario de Córdoba, Córdoba, Argentina
2Servicio de Ginecología y Obstetricia, Hospital Privado Universitario de Córdoba, Córdoba, Argentina
3Fundación Prenatal, Córdoba, Argentina
4Servicio de Cirugía de Cardiopatías Congénitas, Hospital Privado Universitario de Córdoba, Córdoba, Argentina.
5Servicio de Neonatología, Hospital Privado Universitario de Córdoba, Córdoba, Argentina
6Servicio de diagnóstico por imágenes, Clínica y Maternidad del Sol, Córdoba, Argentina.
7Sección de Terapia Fetal y Cirugía Fetal, División de Medicina Materno Fetal, Departamento de Obstetricia y Ginecología Hospital de San José, Clínica Colsubsidio 94; Departamento de Obstetricia y Ginecología Fundación Universitaria de Ciencias de la Salud FUCS; Departamento de Ginecología y Obstetricia Facultad de Medicina, Universidad Nacional de Colombia; Red de Terapia y Cirugía Fetal FetoNetwork, Colombia
8Servicio de Cardiología Pediátrica, Hospital Privado Universitario de Córdoba, Córdoba, Argentina.
Esta publicación tiene como objetivo proporcionar una visión general de la evolución clínica, el tratamiento y el resultado perinatal de embarazos gemelares discordantes para teratoma intrapericárdico. Siguiendo las guías PRISMA y Cochrane para revisiones sistemáticas, se seleccionaron todas las publicaciones que publicaron sobre embarazos gemelares discordantes para teratoma intrapericárdico diagnosticados prenatalmente. Se encontraron 7 publicaciones, todas ellas correspondieron a reportes de casos y fueron incluidos en el análisis final, sumado un caso reciente presentado en esta publicación. Hasta la fecha, se han informado 8 casos de embarazos gemelares discordantes para teratoma intrapericárdico. Todos (8/8) presentaron derrame pericárdico severo, 5 (62,5%) desarrollaron hidrops y 2/8 (25%) polihidramnios. Cinco (62,5%) casos fueron tratados con pericardiocentesis y a 2 (25%) se les realizó amniodrenaje concomitante, por presentar polihidramnios. Todos los casos nacieron por cesárea con una mediana de edad gestacional de 34 semanas (RIC 32 a 35) y todos fueron operados dentro de los tres primeros días de vida. En 7/8 casos (87,5%), los tumores se originaron en la aorta ascendente. En todos los casos, ambos gemelos sobrevivieron. En conclusión, la pericardiocentesis (+/amniodrenaje) del gemelo afectado es la única terapia fetal comunicada hasta la fecha en embarazo gemelar discordantes para teratoma intrapericárdico y los resultados son alentadores, aunque la evidencia es escasa. El tratamiento prenatal de embarazos gemelares que presentan esta patología solo debería considerarse en el contexto de un equipo de atención multidisciplinario altamente capacitado.
Palabras clave: Embarazo gemelar; Teratoma; Cardiopatías congénitas; Terapias fetales; Diagnóstico prenatal; Pericardiocentesis
Introducción
Los tumores cardíacos primarios congénitos son raros y representan el 0,14% de todos los pacientes remitidos para ecocardiografía fetal, con los teratomas afectando a menos del 2% de dichos casos1,2. Los teratomas intrapericárdicos se originan en el miocardio o pericardio y crecen hacia la cavidad pericárdica2. Por lo general, se diagnostican mediante ecografía prenatal como una masa bien delimitada, que puede presentar un componente quístico e involucrar los tractos de salida y que típicamente se encuentra asociado a derrame pericárdico3. El diagnóstico diferencial incluye otros tumores cardíacos como rabdomiomas, linfangiomas, fibromas, mixomas y hemangiomas, como así también tumores pulmonares y mediastínicos1-5.
Los teratomas son generalmente benignos y no suelen asociarse con otras anomalías cardíacas o extracardíacas6). Sin embargo, debido a su rápido crecimiento y al desarrollo de derrame pericárdico grave pueden provocar presión de los órganos torácicos7). La compresión cardíaca y vascular puede ocasionar taponamiento cardíaco, hidrops y muerte fetal, La opresión de los pulmones puede causar hipoplasia pulmonar y la constricción del esófago puede motivar polihidramnios con un mayor riesgo de rotura prematura de membranas (RPM) y parto pretérmino6-8).
Utilizando guía ecográfica se pueden realizar pericardiocentesis seriadas, como así también colocación de un shunt pericardio-amniótico para drenar el derrame pericárdico y disminuir la presión intratorácica9-12). De manera similar, se ha informado que la ablación laser percutánea guiada por ecografía de la arteria nutricia tumoral y el láser intratumoral son eficaces para retrasar su crecimiento y la recurrencia del derrame pericárdico(6,13). La resección quirúrgica posnatal es generalmente curativa, pero se recomienda un seguimiento basado en ecocardiografías, resonancia magnética (RMI) y marcadores tumorales séricos (alfafetoproteína, hCG sub-beta) para confirmar su remisión completa14).
En embarazos gemelares discordantes para teratoma cardíaco, el equipo perinatal se enfrenta al dilema de intentar prevenir la muerte fetal del gemelo afectado mediante un tratamiento invasivo prenatal y/o un parto prematuro planificado, pero debiendo preservar al mismo tiempo el bienestar del gemelo normal evitando la prematurez7,15-20).
Esta publicación tiene como objetivo informar sobre un caso reciente de un embarazo gemelar bicorial biamniótico (BCBA) discordante para teratoma intrapericárdico, y además realizar una revisión de la literatura para analizar la presentación, el manejo y los resultados perinatales de todos los casos reportados de embarazos gemelares con diagnóstico prenatal de esta condición.
Reporte de Caso
Una mujer sana de 33 años, primigesta nulípara, concibió un embarazo gemelar BCBA mediante fertilización in vitro (FIV) con transferencia embrionaria doble en estadio de blastocisto. El screening combinado de trisomías del primer trimestre fue de bajo riesgo y reportó un examen anatómico normal para ambos fetos, por lo que en su hospital local se le indicó seguimiento desde la semana 20 de gestación.
A las 26+3 semanas+días fue remitida al Hospital Privado Universitario de Córdoba (HPUC), Argentina, luego de que se identificara una masa cardíaca anormal en uno de los fetos.
Al examen ecográfico, el feto A (no afectado) tenía un peso fetal estimado (PFE) de 866 g (pc20). El líquido amniótico, la anatomía y la velocimetría Doppler fueron normales. El feto B (afectado) tenía un PFE de 1,193 g (pc96) y polihidramnios con un bolsillo vertical máximo (BVM) de 12 cm. La ecocardiografía informó una masa heterogénea de 30 mm x 26 mm x 23 mm con múltiples quistes originados en la pared anterolateral de la aurícula derecha, en estrecha relación con el tracto de salida izquierdo y protruyendo hacia el espacio pericárdico, acompañada de un derrame pericárdico masivo con compresión pulmonar bilateral (figura 1A). La contractilidad cardíaca estaba preservada y tanto la biometría de los tractos de salida ventriculares derecho e izquierdo como los parámetros Doppler eran normales. La longitud del cuello uterino en la exploración transvaginal fue de 24 mm. Hipotetizamos que el polihidramnios era una consecuencia de la compresión esofágica causada por el derrame pericárdico severo, pero ante la ausencia de hidrops fetal, optamos por un manejo expectante y una estrecha monitorización de la longitud cervical, ya que no teníamos mediciones cervicales previas que nos permitieran asegurar que existiera acortamiento progresivo. La maduración pulmonar fetal con betametasona ya se había completado antes de la derivación al HUPC.
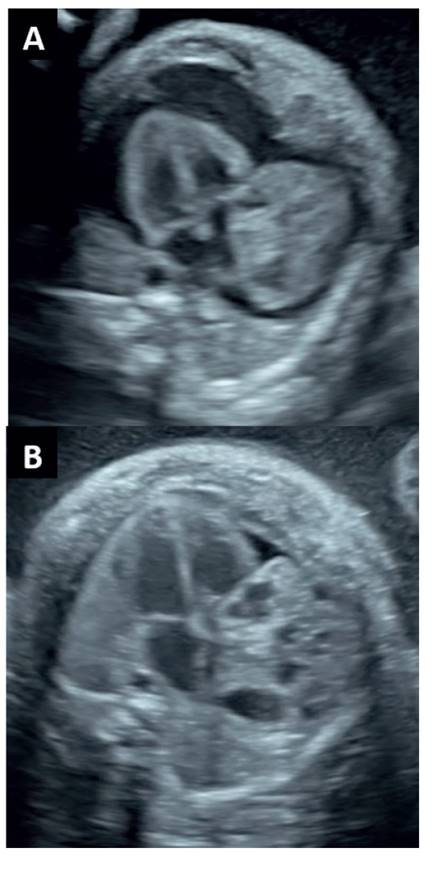
Figura 1 Vista axial del feto afectado a nivel de la vista de cuatro cámaras del corazón. a: a las 26+3 semanas, donde se observa el tumor en relación con la aurícula derecha asociado a un derrame pericárdico severo que rodea al corazón y al tumor y que comprime ambos pulmones contra la pared posterior del tórax. b: a las 28 semanas, el día posterior a la primera pericardiocentesis, donde se observa derrame pericárdico mínimo y la reexpansión pulmonar.
Una semana más tarde, a pesar de que la longitud cervical se mantuvo estable, el feto afecta do desarrolló ascitis y el equipo multidisciplinario ofreció a los padres manejo activo. Aunque contamos con experiencia en intervenciones laser guiadas por ultrasonido y en colocación de shunts intrauterinos, consideramos que la ablación láser intratumoral y la derivación pericárdico-amniótica podrían ser intervenciones más agresivas, más riesgosas, más prologadas y con limitada evidencia sobre sus posibles beneficios. Se propuso a los padres realizar un amniodrenaje seguido de pericardiocentesis. A las 27+6 semanas+días, bajo anestesia local y mediante guía ecográfica, se insertó una aguja calibre 17 en el saco amniótico del feto afectado en dirección al tórax fetal. Se realizó un amniodrenaje rápido de 2,000 mL utilizando aspiración central hasta alcanzar un BVM de 8 cm. Luego se introdujo un cable guía metálico a través de la aguja con el objetivo de que su punta quede protegido y así evitar que causara posibles lesiones al feto, las membranas o la placenta mientras se interrumpía su vigilancia ecográfica para proceder a realizar la anestesia fetal. Se administró anestesia intramuscular en muslo fetal (fentanilo, atropina y rocuronio) bajo guía ecográfica utilizando una aguja calibre 21. Una vez constatada la parálisis fetal, se retiró el cable de guía de la aguja calibre 17 y con ella se realizó pericardiocentesis bajo guía ecográfica. Se drenó un total de 20 mL de un fluido claro de color amarillo pálido (figura 1B) y se retiró la aguja. El procedimiento concluyó sin complicaciones. La paciente inició un ciclo de 48 horas de indometacina intrarectal para tocólisis. Fue dada de alta a su domicilio asintomática 12 horas después de la intervención. La citología del líquido pericárdico reveló la presencia de células mesoteliales sin atipia.
En el seguimiento posterior, la madre desarrolló hipertensión inducida por el embarazo con edema severo en las extremidades inferiores, que fue tratada con labetalol. Los análisis de orina, el recuento de plaquetas y las enzimas hepáticas fueron normales. En el feto afectado la ascitis persistió mientras que el derrame pericárdico y el polihidramnios reaparecieron rápidamente. A las 29+4 semanas+días (12 días del procedimiento invasivo), la gravedad del derrame pericárdico y la extensión del polihidramnios alcanzaron niveles similares a los observados el día de la pericardiocentesis inicial (BVM 12 cm), el feto estaba hidrópico y el cuello uterino se había acortado (12 mm). Se repitió el procedimiento de amniodrenaje seguido de pericardiocentesis utilizando la técnica ya descripta, drenando 2,500 mL de líquido amniótico (para alcanzar un BVM de 8 cm) y 30 mL de líquido pericárdico transparente de color amarillo pálido.
Debido al alto riesgo de un parto prematuro intempestivo e inoportuno, el equipo multidisciplinario ofreció a los padres una cesárea planificada para maximizar las posibilidades de brindar una atención adecuada para ambos neonatos. A las 30+5 semanas+días, después de una dosis única de betametasona para reforzar maduración pulmonar fetal, y habiendo establecido neuroprotección con sulfato de magnesio, se realizó una cesárea programada. Cada neonato fue atendido por un equipo completo de neonatología que incluyó neonatólogos y cardiólogos pediátricos. Todo el equipo de cirugía cardíaca pediátrica se encontraba en el lugar listo para intervenir y un quirófano adyacente se hallaba preparado. La gemela no afectada (1,230 g, femenino) tenía una frecuencia cardíaca baja (<100 latidos por minuto), cianosis y esfuerzo respiratorio deficiente, por lo que necesitó reanimación con pieza en T con una buena respuesta luego de 2 minutos de iniciada. Se mantuvo ventilación no invasiva durante 48 horas.
La gemela afectada, también de sexo femenino, tuvo un peso estimado al nacer de aproximadamente 1,500 g y presentó bradicardia y dificultad respiratoria que requirieron masaje cardíaco durante menos de 1 minuto e intubación orotraqueal. Bajo guía ecográfica se drenaron 50 mL de líquido ascítico. El neonato fue llevado inmediatamente al quirófano. Se realizó esternotomía mediana. Una vez abierta la cavidad pericárdica, se encontró una masa multilocular de aproximadamente 5 cm de diámetro (figura 2A). Los quistes tumorales fueron aspirados con una aguja para reducir su tamaño. El tumor se encontraba adherido a la raíz lateral de la aorta a través de un pedículo vascular. Se logró la resección tumoral completa sin complicaciones (figura 2B). El examen histopatológico reveló un teratoma intrapericárdico inmaduro de 55 mm x 45 mm x 23 mm (figura 2C).
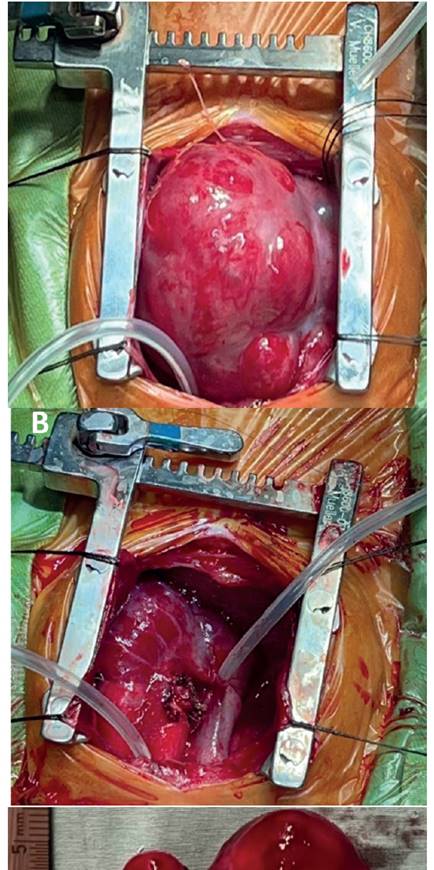
Figura 2 imágenes tomadas durante la cirugía neonatal. a: apariencia de la masa cardíaca luego de la esternotomía mediana. b: una Vez lograda la resección tumoral completa. c: pieza quirúrgica enViada para estudio anatomopatológico
Ambas gemelas fueron dadas de alta a los 34 días de vida. Al año de edad, ambas niñas muestran un desarrollo neurológico normal y la gemela afectada no presenta signos de recurrencia tumoral.
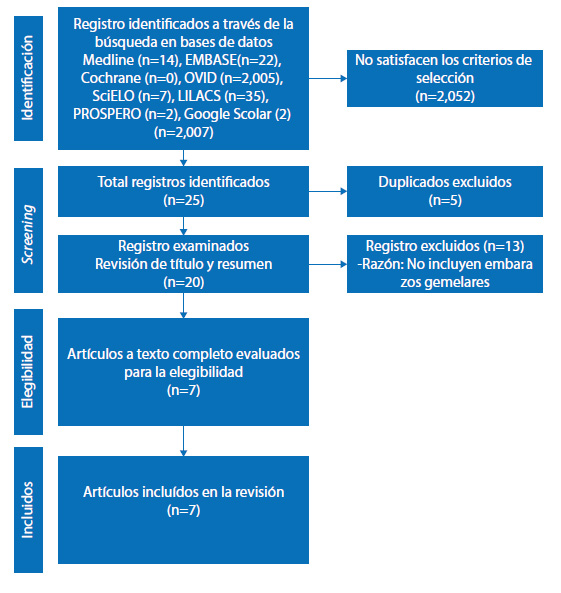
Figura 3 diagrama de Flujo de la selección de estudios.
Materiales y Métodos
Basados en la pregunta de investigación ¿Cuáles son los resultados perinatales en embarazos gemelares discordantes para teratoma intrapericárdico diagnosticados prenatalmente?, se realizó una revisión de la literatura siguiendo el manual Cochrane y a las guías PRISMA21,22). El protocolo fue consensuado por todos los autores, siguiendo el formato PICO (población, intervención, control y desenlace) para estudios observacionales donde: 1) la población fueron mujeres embarazadas con embarazos gemelares con afectación de uno de los fetos por teratoma intrapericárdico; 2) que fueran sometidos a cualquiera de las siguientes intervenciones: observación, drenaje (ya sea por pericardiocentesis y/o shunt pericardio-amniótico), terapia laser, cirugía fetal abierta o resección en tratamiento ex-útero intraparto (EXIT); 3) dado los tipos de estudios encontrados no se precisa la definición de una población control, y 4) el desenlace fue el resultado perinatal de ambos fetos.
Se realizó una búsqueda de la literatura del 1 de enero de 1982 (año en que se publicó el primer caso de un tumor cardíaco diagnosticado prenatalmente)23) hasta el 18 de diciembre de 2023 a través de MEDLINE, EMBASE, Cochrane, Ovid, SciELO, LILACS y PROSPERO, con el fin de identificar artículos relevantes. Algunos artículos fueron buscados manualmente y se utilizó también Google Scholar para localizar información potencialmente relevante. El caso reportado en esta publicación se incluyó en el análisis final.
Se incluyeron ensayos clínicos controlados aleatorizados (ECA), estudios no aleatorizados, estudios observacionales prospectivos y retrospectivos, series de casos y reportes de casos que evaluaran el resultado perinatal de gestaciones gemelares con diagnóstico prenatal de discordancia para teratoma intrapericárdico.
Se excluyeron las publicaciones sobre embarazos gemelares que presentaban tumores cardíacos distintos al teratoma intrapericárdico y aquellos que fueron diagnosticados posnatalmente.
En la estrategia de búsqueda, se utilizaron los siguientes términos MeSH: (twin OR twins) AND ("cardiac teratoma" OR "pericardial teratoma" OR "intrapericardial teratoma" OR "cardiac tumor") AND (fetal) AND (“perinatal outcome”). Para ampliar el algoritmo de búsqueda de la literatura se incluyeron otros términos comunes. Dos de los autores (GPS y RD) buscaron y revisaron de forma independiente los estudios para determinar su credibilidad y evaluar el riesgo de los resultados sesgados. Los desacuerdos encontrados se resolvieron mediante discusión entre los dos revisores y de ser necesario por un tercer y cuarto autor (SM y WE). El tipo de estudios incluidos no permitieron la utilización de otras herramientas de evaluación como las disponibles en el Joanna Briggs Institute ( JBI).
Se extrajeron y analizaron datos sobre los hallazgos, el manejo y los resultados perinatales por medio de una base de datos diseñada Excel (MS Office 365; Microsoft Corp.; Montain View, CA, EE. UU.) Se realizó un análisis cuantitativo y cualitativo de cada uno de estos datos, según correspondiese.
Resultados
En la revisión de la literatura se identificaron 2,077 registros, de los cuales 2,052 fueron excluidos por no cumplir con los criterios de inclusión y 5 por estar duplicados. Los 20 estudios restantes fueron sometidos a evaluación de texto completo; de estos, 13 fueron excluidos por tratarse de embarazos únicos. Finalmente, 7 registros de embarazos gemelares discordantes para teratoma intrapericárdico diagnosticados prenatalmente fueron incluidos en el análisis. El diagrama PRISMA de los registros analizados e incluidos en esta revisión se muestra en la figura 4.
De los 7 registros que cumplieron con los criterios de inclusión todos correspondieron a reportes de caso.
Teniendo en cuenta los 7 casos encontrados en la revisión, e incluyendo el caso comunicado en la presente publicación, se realizó el análisis final sobre un total de 8 casos. La mediana y el rango intercuartílico (RIC) para la edad gestacional (EG) al momento del diagnóstico fueron de 27,5 semanas (24,75 a 32). Todos los casos informaron derrame pericárdico, 5/8 (62,5%) presentaron hidrops y 2/8 (25%) desarrollaron polihidramnios.
Respecto a la terapia invasiva fetal, 3/8 casos (37,5%) no recibieron ningún tipo de tratamiento. De estos ninguno presentaba polihidramnios y 2/3 presentaban hidrops del feto afectado. Por otro lado, 5/8 casos (62,5%) fueron tratados con pericardiocentesis. De estos 3/5 presentaban hidrops del feto afectado y 2/5 tenían polihidramnios, por lo que se les realizó amniodrenaje concomitante. No se han comunicado casos de embarazos gemelares discordantes para teratoma intrapericárdico tratados con shunt pericardio-amniótico, terapia laser, cirugía fetal abierta o resección en EXIT.
Todos los casos fueron finalizados por operación cesárea y los motivos para finalizar el embarazo fueron: hidrops del gemelo afectado en 3/8 casos (37,5%), amenaza de parto prematuro en 2/8 casos (25%), hidrops del gemelo afectado junto con acortamiento cervical severo en 1/8 caso (12,5%) y finalización electiva en 2/8 casos (25%). La mediana y el RIC para EG al nacimiento fueron de 34 semanas (32 a 35).
En cuanto a la cirugía posnatal, 4/8 casos (50%) fueron operados dentro del primer día de vida, y todos dentro de los primeros 3 días de vida. El tumor se originó de la aorta ascendente en todos los casos excepto uno, en el cual no se especifica su origen exacto. Ninguno requirió circulación extracorpórea durante la resección.
Todos los gemelos (8/8) fueron dados de alta con vida y 5/8 (62,5%) informaron adecuado desarrollo al año de vigilancia. Un resumen de los hallazgos, el manejo y los resultados durante la etapa prenatal y posnatal se presentan en la tabla 1 y tabla 2, respectivamente.
Tabla 1 características prenatales: hallazgo, manejo y resultados en embarazos gemelares discordantes para teratoma intrapericárdico.
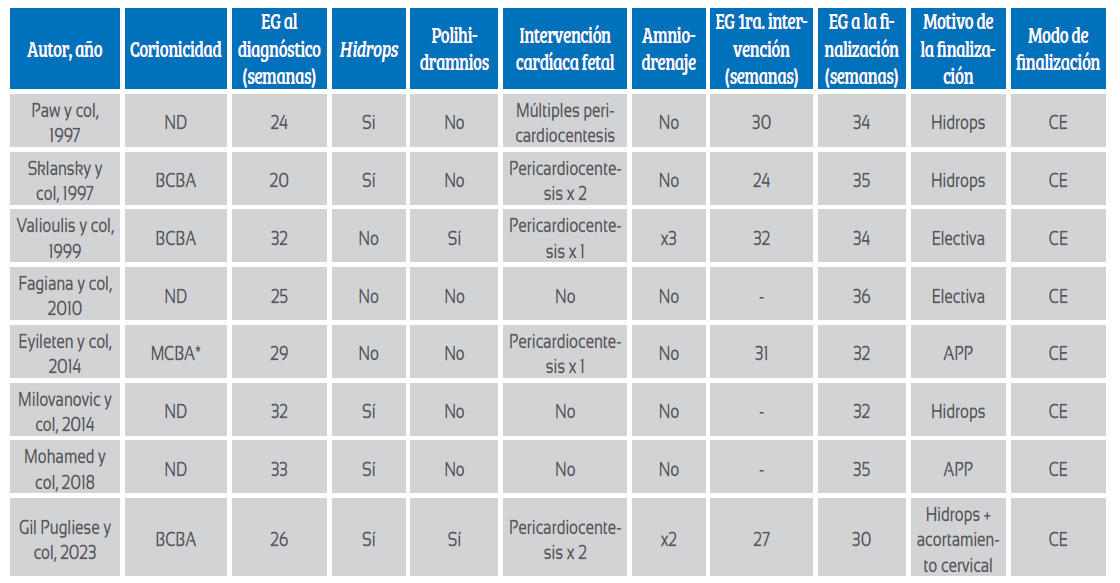
EG: Edad gestacional, ND: No declarado, CE: Cesárea electiva, BCBA: Bicorial biamniótico, MCBA: Monocorial biamniótico, APP: Amenaza de parto premature, *Probablemente
Tabla 2 características neonatales: hallazgos, manejo y resultados en embarazos gemelares discordantes para teratoma intrapericárdico.
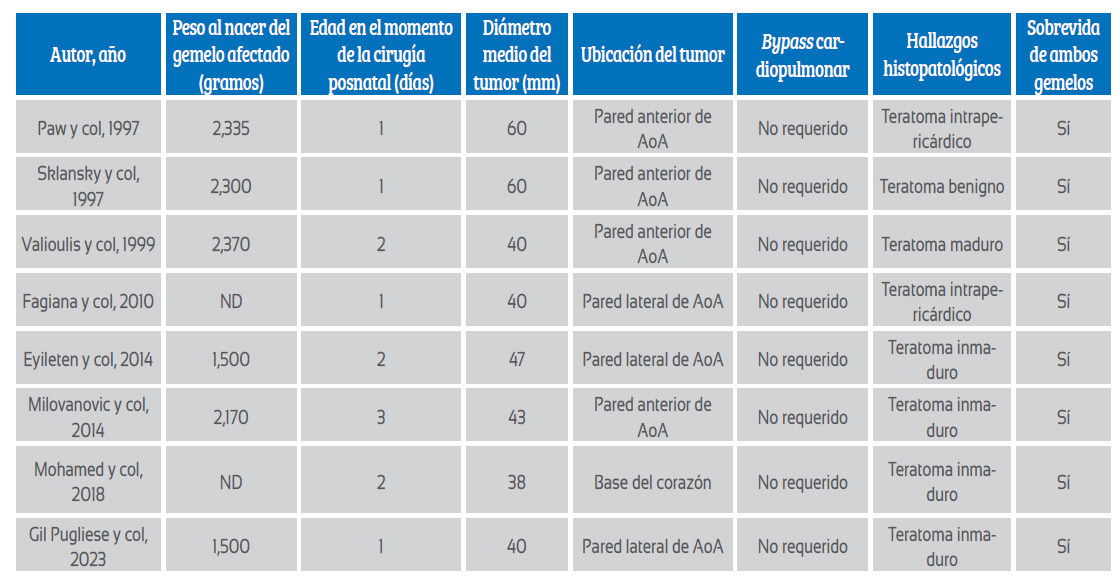
AoA: Aorta ascendente, ND: No declarado. Nota: Las descripciones de los hallazgos histopatológicos fueron transcriptas desde las publicaciones originales
Discusión
De los registros que cumplieron con los criterios de inclusión en esta revisión de la literatura, todos correspondieron a reportes de casos, demostrando la baja prevalencia del teratoma intrapericárdico y en particular su aparición en embarazos gemelares7,15-20).
En cuanto a los hallazgos prenatales en este tipo de tumores, una revisión sistemática realizada por Nassr y col. en 2017 que incluyó embarazos únicos y gemelares, informó que, de un total de 67 fetos con teratoma intrapericárdico, el 70% de los casos desarrolló hidrops y el 25%, polihidramnios 9. Nuestros resultados en embarazos gemelares fueron similares con el 62% de los casos que presentaron hidrops y el 25% de los casos que tuvieron polihidramnios. En cuanto al manejo prenatal, Nassr y col. informaron que de un total de 40 fetos únicos con teratoma intrapericárdico que presentaron hidrops, aquellos a los que se les realizaron intervenciones fetales (n = 18) tuvieron una mejor sobrevida comparados con aquellos que no recibieron tratamiento prenatal (72% vs 36%, respectivamente). Cabe destacar que, la mayoría (10/18) fueron tratados con pericardiocentesis y tuvieron una tasa baja de complicaciones, dando cuenta de una muerte intrauterina y un parto prematuro, sin rotura prematura de membranas (RPM) ni complicaciones maternas. Por el contrario, otras terapias fetales, que fueron menos frecuentes, mostraron tasas más elevadas de complicaciones. El shunt pericardio-amniótico (+/pericardiocentesis previa) se utilizó en 5/18 casos y se relacionó con una muerte fetal, una RPM y un parto prematuro. La cirugía fetal abierta se utilizó en 2/18 casos que resultaron en una muerte neonatal y una muerte fetal, la cual además se acompañó de una complicación materna grave en el embarazo subsiguiente con rotura uterina, muerte fetal y riesgo de muerte materna. Finalmente, hubo 1 caso que fue manejado con resección en EXIT con resultado favorable. En línea con estos hallazgos, nuestra revisión encontró que la pericardiocentesis (con amniodrenaje en casos con polihidramnios) es la única intervención cardíaca fetal realizada en embarazos gemelares discordantes para teratoma intrapericárdico y fue utilizada en 5 de los 8 casos publicados con esta patología. Sus resultados son prometedores con sobrevida de ambos gemelos en todos los casos, sin haberse informado RPM o complicaciones maternas, y solo 1 de los 5 casos tratados presentó trabajo de parto pretérmino a las 32 semanas (una semana luego de la pericardiocentesis fetal)19).
De ser necesaria una intervención fetal, el equipo tratante debería considerar que, en manos expertas, la pericardiocentesis con aguja fina es un procedimiento poco complejo que puede repetirse de ser necesario y que ha tenido resultados aceptables. Por el contrario, la colocación intrauterina de un shunt pericardio-amniótico requiere la utilización de un trocar más grueso, es técnicamente más compleja y no evita en todos los casos la necesidad de una nueva intervención, ya que se ha descrito la migración del catéter18). La evidencia sobre el uso de shunt o láser intratumoral en el tratamiento de embarazos únicos es muy escasa y su uso en embarazos gemelares no ha sido comunicado. Por otro lado, la cirugía fetal abierta y la resección tumoral en EXIT no tienen rol alguno en embarazos gemelares, y es probable que sean totalmente reemplazados en el tratamiento de los embarazos únicos por técnicas mínimamente invasivas guiadas por ultrasonido que son más seguras para la madre.
La corionicidad fue informada solo en 3 (37,5%) de los casos analizados en esta publicación y todos correspondieron a embarazos BCBA. El caso publicado por Eyileten y col en 2014, fue comunicado como un embarazo gemelar monocigótico, sin referencia a su corionicidad, por lo que hipotetizamos que podría haberse tratado de un embarazo gemelar monocorial biamniótico (MCBA). En el manejo de gemelos MCBA se deberá tener en cuenta que la muerte intrauterina del gemelo afectado puede provocar la muerte o un deterioro neurológico grave del gemelo sano como consecuencia de una hemorragia aguda a través de las anastomosis vasculares anormales presentes en la placenta compartida.
Ya que la compresión torácica durante un eventual parto vaginal del feto afectado podría resultar en taponamiento cardíaco, la vía de nacimiento de elección para fetos con teratoma intrapericárdico es mediante operación cesárea, más allá de las consideraciones relativas a la vía de parto en embarazos gemelares15. Es por esto por lo que, ante la aparición de acortamiento cervical progresivo o amenaza de parto prematuro, el equipo debe considerar finalizar el embarazo mediante una cesárea programada que permita al mismo tiempo la adecuada preparación de los equipos de recepción y cirugía cardíaca neonatal. Todos los casos incluidos en esta publicación fueron finalizados mediante operación cesárea.
Con el objetivo de prevenir la muerte fetal del gemelo afectado y evitar la prematurez para preservar el bienestar del gemelo normal, parecería razonable asumir los riesgos asociados a los procedimientos fetales invasivos ante la aparición de hidrops o polihidramnios a edades gestacionales alejadas del término.
Aunque los embarazos gemelares discordantes para teratoma intrapericárdico representan un desafío, los equipos tratantes deben permanecer entusiastas en estos casos, ya que todos los pares de gemelos incluidos en esta publicación sobrevivieron.
Una limitación de este estudio es que nuestros resultados pueden estar influenciados por sesgo de publicación, ya que es posible que los autores o editores no hayan considerado para su publicación los casos con resultados desfavorables.
En conclusión, ante un embarazo gemelar discordantes para teratoma intrapericárdico, es primordial preservar el bienestar del gemelo normal. La pericardiocentesis (+/amniodrenaje) del gemelo afectado es la única terapia fetal comunicada hasta la fecha y los resultados son alentadores, aunque la evidencia es escasa. El tratamiento prenatal de estos casos solo debería considerarse en el contexto de un equipo de atención multidisciplinario altamente capacitado.
Referencias Bibliográficas
1. Holley DG, Martin GR, Brenner JI, Fyfe DA, Huhta JC, Kleinman CS, Ritter SB, Silverman NH. Diagnosis and management of fetal cardiac tumors: a multicenter experience and review of published reports. J Am Coll Cardiol. 1995 Aug;26(2):516-20. doi: 10.1016/0735-1097(95)80031-b. PMID: 7608458. [ Links ]
2. Beghetti M, Gow RM, Haney I, Mawson J, Williams WG, Freedom RM. Pediatric primary benign cardiac tumors: a 15-year review. Am Heart J. 1997 Dec;134(6):1107-14. doi: 10.1016/s0002-8703(97)70032-2 [ Links ]
3. Tollens M, Grab D, Lang D, Hess J, Oberhoffer R. Pericardial teratoma: prenatal diagnosis and course. Fetal Diagn Ther. 2003 Nov-Dec;18(6):432-6. doi: 10.1159/000073138 [ Links ]
4. Gobbi D, Rubino M, Chiandetti L, Zanon GF, Cecchetto G. Neonatal intrapericardial teratoma: a challenge for the pediatric surgeon. J Pediatr Surg. 2007 Jan;42(1):E3-6. doi: 10.1016/j.jpedsurg.2006.11.002 [ Links ]
5. Krishnan V, Abraham MK, Abraham A, Nair IR, Mathews B. An Unusual Antenatal Presentation of a Mature Pericardial Teratoma Masquerading as Congenital Pulmonary Airway Malformation. J Med Ultrasound. 2022 Jul 19;31(3):232-4. doi: 10.4103/jmu.jmu_220_21 [ Links ]
6. Molina FS, Romero B, Acosta I, Arévalo, E. Ablación láser percutánea de un teratoma cardiaco fetal y revisión de la literatura. Diagnóstico Prenatal. 2012;23(4):154-9. [ Links ]
7. Fagiana AM, Barnett S, Reddy VS, Milhoan KA. Management of a fetal intrapericardial teratoma: a case report and review of the literature. Congenit Heart Dis. 2010 Jan-Feb;5(1):51-5. doi: 10.1111/j.1747-0803.2009.00305.x [ Links ]
8. Cavalcante CTMB, Pinto Júnior VC, Pompeu RG, Férrer JVCC, Cavalcante MB, Araujo Júnior E, Peixoto AB, Castello Branco KM. Early treatment of intrapericardial teratoma: a case presentation and systematic literature review. J Matern Fetal Neonatal Med. 2019 Jul;32(13):2262-8. doi: 10.1080/14767058.2018.1427059 [ Links ]
9. Nassr AA, Shazly SA, Morris SA, Ayres N, Espinoza J, Erfani H, Olutoye OA, Sexson SK, Olutoye OO, Fraser CD Jr, Belfort MA, Shamshirsaz AA. Prenatal management of fetal intrapericardial teratoma: a systematic review. Prenat Diagn. 2017 Sep;37(9):849-63. doi: 10.1002/pd.5113 [ Links ]
10. Benatar A, Vaughan J, Nicolini U, Trotter S, Corrin B, Lincoln C. Prenatal pericardiocentesis: its role in the management of intrapericardial teratoma. Obstet Gynecol. 1992 May;79;5(Pt 2):856-9. [ Links ]
11. Steffensen TS, Quintero RA, Kontopoulos EV, Gilbert-Barness E. Massive pericardial effusion treated with in utero pericardioamniotic shunt in a fetus with intrapericardial teratoma. Fetal Pediatr Pathol. 2009;28(5):216-31. doi: 10.3109/15513810903073682 [ Links ]
12. Tomek V, Vlk R, Tláskal T, Skovránek J. Successful pericardio-amniotic shunting for fetal intrapericardial teratoma. Pediatr Cardiol. 2010 Nov;31(8):1236-8. doi: 10.1007/s00246-010-9774-x [ Links ]
13. Liddle AD, Anderson DR, Mishra PK. Intrapericardial teratoma presenting in fetal life: intrauterine diagnosis and neonatal management. Congenit Heart Dis. 2008 Nov-Dec;3(6):449-51. doi: 10.1111/j.1747-0803.2008.00227.x [ Links ]
14. Herberg U, Berg C, Knöpfle G, Schmitz C, Kamil D, Gembruch U, Breuer J. Intrapericardial teratoma in the newborn--3D-echocardiography and course of disease. Ultraschall Med. 2006 Dec;27(6):577-81. doi: 10.1055/s-2005-858939 [ Links ]
15. Paw PT, Jamieson SW. Surgical management of intrapericardial teratoma diagnosed in utero. Ann Thorac Surg. 1997 Aug;64(2):552-4. doi: 10.1016/S0003-4975(97)00585-7 [ Links ]
16. Sklansky M, Greenberg M, Lucas V, Gruslin-Giroux A. Intrapericardial teratoma in a twin fetus: diagnosis and management. Obstet Gynecol. 1997 May;89(5 Pt 2):807-9. doi: 10.1016/s00297844(97)00031-8 [ Links ]
17. Valioulis I, Aubert D, Lassauge F, Slimane MA. Intrapericardial teratoma diagnosed prenatally in a twin fetus. Pediatr Surg Int. 1999;15(3-4):284-6. doi: 10.1007/s003830050579 [ Links ]
18. Milovanovic V, Lukac M, Krstic Z. Intrapericardial immature teratoma in a newborn: a case report. Cardiol Young. 2014 Feb;24(1):164-6. doi: 10.1017/S1047951113000097 [ Links ]
19. Eyileten Z, Aliyev A, Demir F, Koç A, Tutar E, Atalay S, Uysalel MA. Intrapericardial teratoma excision in a preterm infant following in-utero pericardiocentesis Intrauterin perikardiyosentez sonrasi prematür bebekte intraperikardiyal teratom eksizyonu. 2014:157-9. https://search.trdizin.gov.tr/tr/yayin/detay/242466/ [ Links ]
20. Mohamed W, Mohsin S, Atiyah M, Elwy A, Abdulhamed J. Immature intrapericardial teratoma in twin pregnancy: A case report. J Cardiovasc Med Ther. 2018;2(4):19-21. [ Links ]
21. Higgins JPT, Thomas J, Chandler J, Cumpston M, Li T, Page MJ, Welch VA (editors). Cochrane Handbook for Systematic Reviews of Interventions version 6.4 (updated August 2023). Cochrane, 2023. Available from www.training.cochrane.org/handbook [ Links ]
22. Page MJ, McKenzie JE, Bossuyt PM, Boutron I, Hoffmann TC, Mulrow CD, Shamseer L, Tetzlaff JM, Akl EA, Brennan SE, Chou R, Glanville J, Grimshaw JM, Hróbjartsson A, Lalu MM, Li T, Loder EW, Mayo-Wilson E, McDonald S, McGuinness LA, Stewart LA, Thomas J, Tricco AC, Welch VA, Whiting P, Moher D. The PRISMA 2020 statement: an updated guideline for reporting systematic reviews. BMJ. 2021 Mar 29;372:n71. doi: 10.1136/bmj.n71 [ Links ]
23. DeVore GR, Hakim S, Kleinman CS, Hobbins JC. The in utero diagnosis of an interventricular septal cardiac rhabdomyoma by means of real-time-directed, M-mode echocardiography. Am J Obstet Gynecol. 1982 Aug 15;143(8):967-9. doi: 10.1016/00029378(82)90484-7 [ Links ]
留言 (0)