Simposio
Desarrollo de la cirugía fetal en Ecuador, colaboración entre la asistencia y la academia, una buena práctica
1Profesora de la Facultad de Ciencias Médicas, Universidad Central del Ecuador. Líder de la Unidad Materno Fetal y responsable del Centro Nacional de Medicina y Cirugía Fetal del Ministerio de Salud del Pública del Ecuador. Directora Medicina Fetal Quito (MFQ), Ecuador.
En el Ecuador nacen aproximadamente 250 mil niños al año. En el 2022 se presentaron 1,609 defunciones de menores de un año. De estas muertes, el 21,5% se debieron a anomalías congénitas, ocupando el segundo lugar dentro de las 10 primeras causas de mortalidad. Esta realidad de la salud fetal, neonatal e infantil ha tenido eco en los organismos internacionales que instan a los países a fortalecer el diagnóstico oportuno de los defectos congénitos, apoyándose en el avance tecnológico, formación de recursos humanos e inversión en áreas de atención del feto como paciente, teniendo en cuenta que algunos de estos defectos pueden ser tratados en la vida prenatal, disminuyendo las secuelas y mejorando la calidad de vida. En respuesta a estas necesidades, en el Ecuador se generaron acuerdos entre la Universidad-Academia, Ministerio de Salud Pública-Asistencia y grupos privados dedicados a la educación continua, para en conjunto desarrollar un programa de salud fetal sostenible que beneficie a los fetos que son portadores de patologías. En este articulo describimos uno de los brazos de este proyecto que se relaciona directamente con la atención de fetos que pueden beneficiarse del avance de la cirugía fetal en el Ecuador.
Palabras clave: Medicina fetal; Cirugía fetal; Diagnóstico prenatal; Investigación fetal; Anomalías congénitas; Ecuador
INTRODUCCIÓN
En el Ecuador nacen anualmente 250 mil niños en promedio. Durante el año 2022 se presentaron 1,609 defunciones de menores de un año; de estas muertes el 21,5% se debieron a anomalías congénitas, ocupando el segundo lugar dentro de las 10 primeras causas de mortalidad1,2).
Esta realidad se identifica en varios países de Latinoamérica, por lo que en el año 2020 la Organización Panamericana de la Salud instó a los países para que se fortalezca el diagnóstico prenatal adecuado y oportuno3).
El diagnóstico prenatal es considerado en la actualidad una nueva forma de atención en beneficio del binomio madre feto, redimensionando la oferta de servicios a favor del feto, quien es considerado como un paciente. Como consecuencia de los avances en la salud prenatal han aparecido diferentes manejos y tratamientos intrauterinos que permiten mejorar las posibilidades de vida intrauterina y los resultados posnatales.
La historia de la cirugía fetal desarrollada por cirujanos pediatras tuvo su inicio con Michael Harrison en la Universidad de California y se ha
difundido a nivel mundial, manteniendo las directrices de la Sociedad Internacional de Medicina y Cirugía Fetal para las intervenciones, siendo estas:
Tener un diagnóstico preciso con exclusión de anomalías asociadas.
Conocer la historia natural de la enfermedad y el pronóstico establecido.
Que no exista terapia posnatal eficaz.
La cirugía intrauterina demostró ser factible en modelos animales y revierte los efectos nocivos de la alteración.
El procedimiento será siempre realizado por un equipo multidisciplinario con protocolos estrictos, aprobado por un comité de ética y con consentimiento de los padres4).
Se establecieron además las patologías que han probado tener un beneficio con la terapia fetal, las cuales se muestran en la siguiente tabla 1.
Tabla 1 Patologías que han probado tener un beneficio con la terapia fetal.
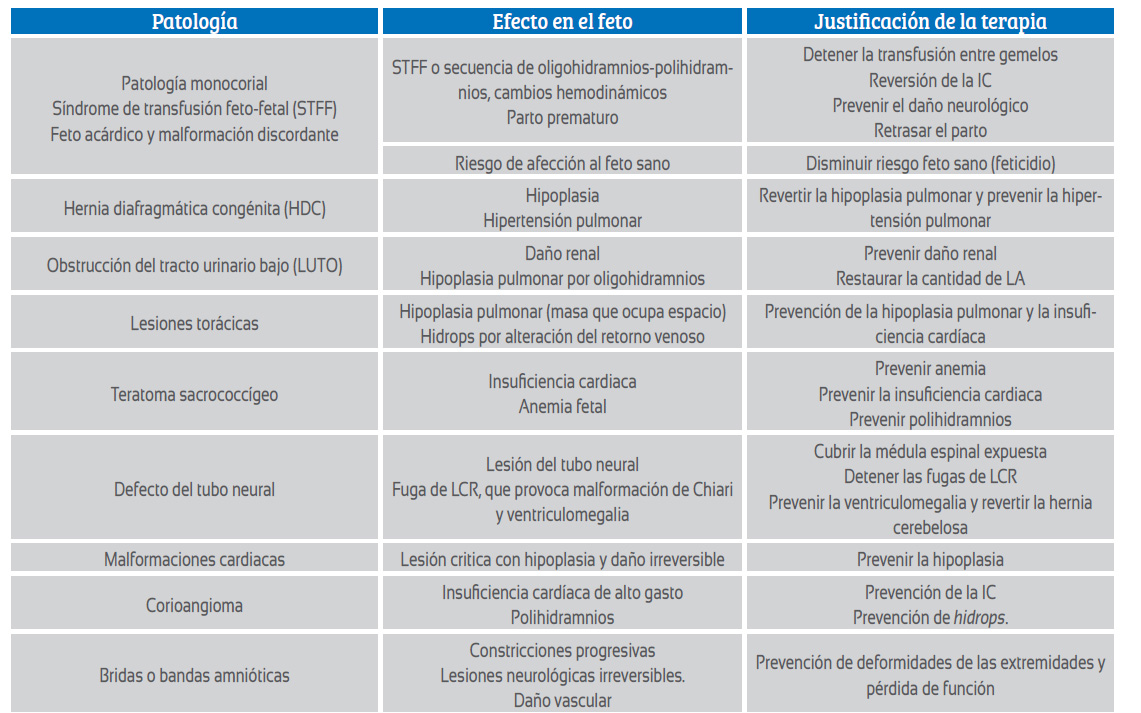
LCR: líquido cefalorraquídeo, IC: insuficiencia cardiaca, LA: líquido amniótico. Modificado por autora de Deprest y col 5
METODOLOGÍA
Se realizó un estudio de series de tiempo transversal analítico tipo ecológico, en el que se obtuvo datos registrados de series administrativas y legales del proceso de formación y acuerdos de participación para fortalecer interinstitucionalmente la medicina fetal en Ecuador. En el artículo se describe de forma sistemática los pasos realizados para generar un avance sostenido en cirugía fetal en el Ecuador, desarrollado por nuestro grupo de trabajo en conjunto con la Universidad, y cómo los procesos de educación continua han permitido la formación de una Red de Manejo de la Patología Fetal.
PRIMER PASO: IMPLEMENTACIÓN DE UNIDADES DE DIAGNÓSTICO FETAL
El primer paso consistió en implementar unidades de diagnóstico prenatal con una visión global, con mentalidad de proceso de gestión clínica que implica conocimiento en medicina fetal, aspectos de información y psicología para los padres, relación multidisciplinar con otros especialistas, manejo protocolizado de la patología fetal en el área prenatal, seguimiento y manejo posnatal, procurando decisiones obstétricas consensuadas y compartidas entre el equipo de salud y los padres. A partir de este nivel, cada caso concreto tiene acceso a niveles de subespecialidad de diferente complejidad, tanto para la toma de decisiones del manejo como para la información a los padres, pero sin perder el concepto global y el carácter particular del paciente fetal en su binomio indisoluble con la madre. Es así como se planteó que los casos de patología fetal fueran manejados desde un concepto de proceso de gestión clínica.
En este procesamiento, la Unidad de Diagnóstico Fetal ubicada en el Hospital Gineco-obstétrico Isidro Ayora de la ciudad de Quito fue constituida en base a un convenio entre la Universidad Central del Ecuador y el Ministerio de Salud para brindar atención y para capacitar a los especialistas en el campo del ultrasonido obstétrico y medicina fetal.
El proceso está en expansión en las unidades de atención de la red pública y complementaria de salud en Ecuador, siempre de la mano de formación por parte de la Facultad de Medicina de la Universidad Central.
SEGUNDO PASO: LA FORMACIÓN CONTINUA EN MEDICINA FETAL Y EL INICIO DE LA TERAPIA FETAL QUIRÚRGICA
Constituida la Unidad de Diagnóstico Fetal con el apoyo de la academia, se dio inicio a las actividades asistenciales y docentes. Casi de inmediato se observó la necesidad de pasar del diagnóstico al manejo y terapia fetal, considerándose vital contar con personal capacitado en terapia fetal.
Además, se requería fortalecer los conocimientos de los profesionales que formaban parte de la unidad en temas de salud fetal, por lo que varios de los miembros del equipo iniciaron procesos de capacitación dentro y fuera del país.
Formados los profesionales de salud y manteniendo el trabajo coordinado con la academia en respuesta al convenio de coparticipación, se realizó en julio de 2020 la primera cirugía por parte de nuestro grupo. Se trató de un láser placentario por síndrome de transfusión feto fetal y hasta el momento se han realizado al menos 41 procedimientos intrauterinos, dentro de los cuales ocupa el primer lugar la cirugía láser en patología monocorial (figura 1), seguido de la reparación de los defectos del tubo neural mielomeningocele, la cual se ha realizado con la técnica abierta (figura 2). Se ha colocado derivaciones toracoamnióticas en hidrotórax, se ha insertado balón endotraqueal en casos de hernia diafragmática congénita para mejorar el pronóstico posnatal de estos recién nacidos (figura 3), se realizaron cistoscopias diagnósticas, una de las cuales fue además terapéutica. Aunque no consideradas como cirugía, pero sí implica una preparación y experiencia previa, hemos realizado trasfusiones sanguíneas intrauterinas y toracocentesis.
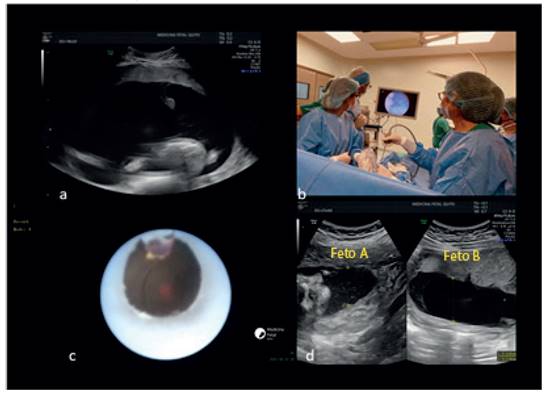
Figura 1 láser placentario por stff (síndrome de transfusión fetofetal): a. feto receptor con polihidramnios; b. equipo de cirugía fetal; c. identificación de comunicaciones vasculares interfetales; d. control posterior a la cirugía con normalización de líquido amniótico en ambos fetos. esta cirugía ha mostrado beneficio en el manejo de la patología monocorial. el caso presentado se encontraba en un estadio ii de quintero6).
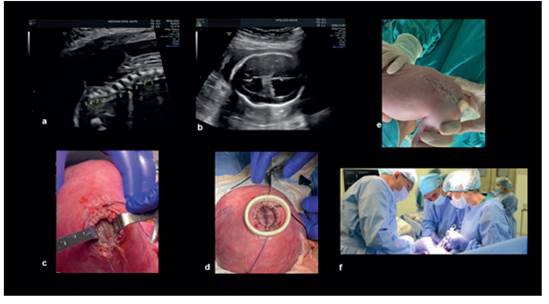
Figura 2 reparación de mielomeningocele con técnica de cirugía fetal abierta: a. columna fetal con defecto de tubo neural lumbosacro; b. cabeza fetal con ventriculomegalia bilateral; c. visualización del defecto a través de la histerotomía; d. fin de la neurocirugía, defecto reparado por planos; e. se observa la cicatriz en piel del recién nacido; f. equipo de cirugía fetal. la reparación intraútero demostró reducir la necesidad de colocación de válvula de derivación ventrículo peritoneal y aumenta las posibilidades de deambulación independiente7-8). las imágenes corresponden a un caso derivado a nuestro centro desde el oriente ecuatoriano.
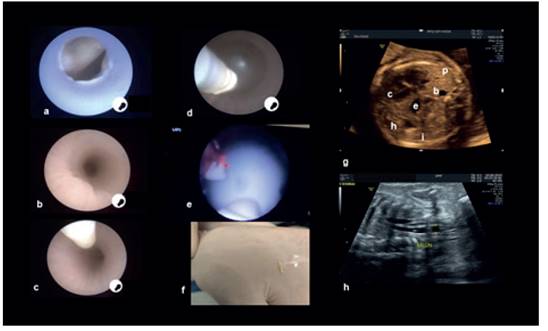
Figura 3 secuencia de colocación de balón endotraqueal (feto) por hernia diafragmática congénita: a. cuerdas vocales; b. tráquea; c. inserción del balón en la tráquea; d. balón inflado entre la carina y las cuerdas vocales; e. balón previo a retiro, fibra de láser para desinflar; f. balón extraído; g. imagen de tórax con hdc (c: corazón, p: pulmón contralateral, e: estómago, b: bazo, h: hígado, i: intestino); h. control de balón endotraqueal. los estudios han demostrado que feto se asocia a una mayor supervivencia de fetos con hdc grave, del 40% al 15% sin la terapia. este caso presentaba una hipoplasia pulmonar grave9-10).
TERCER PASO: CONSTITUCIÓN, FORMACIÓN E INAUGURACIÓN DE CENTRO NACIONAL DE MEDICINA Y CIRUGÍA FETAL
A partir de la primera cirugía fetal realizada por nuestro grupo en el 2020 se inició el trabajo para poder crear un Centro de carácter nacional y que pudiera responder a las necesidades de salud pública de nuestro país.
Tabla 2 resumen de procedimientos fetales realizados entre julio 2020 y noviembre 2023.
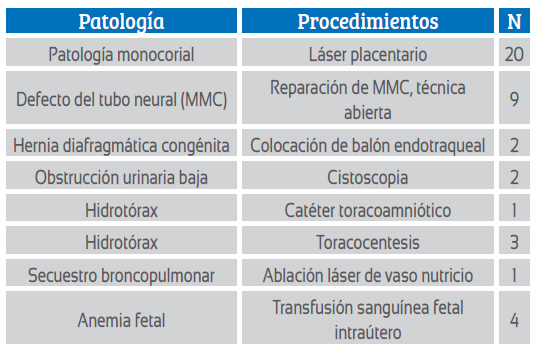
datos hgoia-hgonamfq, comunicados por el autor
La justificación de creación de un Centro Nacional de Medicina y Cirugía fetal no solo estaba basada en el derecho a la salud y a la visión del feto como paciente sino también, en base a un análisis de costo efectividad, brindar atención oportuna prenatal para reducir el número de secuelas y partos pretérminos resultado del manejo tradicional. En algunas patologías, como el síndrome de transfusión feto fetal, disminuir el número de días de terapia intensiva neonatal y los costos en salud pública y costos sociales es posible.
Este proyecto tuvo eco en las autoridades de salud, quienes brindaron todo su apoyo para la consecución de este; la inversión incluía:
Espacios o áreas físicas diferenciadas que permitan ofertar una atención rápida de calidad con calidez, respetando confidencialidad y favoreciendo la atención multidisciplinaria, la asesoría y el soporte a los padres.
Equipamiento: la salud fetal requiere el uso de la más alta tecnología tanto para el diagnóstico como para la cirugía, la utilización de dispositivos adecuados que permitan reducir los riesgos de los procedimientos.
Recursos humanos con conocimiento en salud fetal y procedimientos de diagnóstico y terapia fetal, así como la sensibilidad para acompañar a los padres durante su embarazo.
Se designó como hospital donde se desarrollaría este centro al Hospital Gineco Obstétrico Pediátrico de Nueva Aurora “Luz Elena Arismendi”. Y con una inversión de aproximadamente USD 568.329,16, el Centro Nacional de Medicina y Cirugía Fetal fue inaugurado el 31 de octubre del 2023.
CONCLUSIONES
La implantación de servicios de cirugía fetal debe ser el resultado de un proceso sistemático que en primer lugar permita la formación del talento humano desde las universidades y en asociación con hospitales de la red de salud.
La sostenibilidad del proceso se logra por la asociación participativa entre la academia, la asistencia y las áreas privadas.
En los países latinoamericanos, para optimizar los recursos tanto de formación como de asistencia, disminuir los costos generados por la cirugía fetal al trabajar de forma conjunta los profesionales del área publica como del área privada, en un centro nacional donde se implemente la infraestructura necesaria para llevar a cabo estas cirugías, parece ser una práctica costo-efectiva.
Agradecimientos
A las autoridades y profesionales de salud de los Hospitales Gineco Obstétrico Pediátrico de Nueva Aurora Luz Elena Arismendi, Hospital Gineco Obstétrico Isidro Ayora, así como a las autoridades de la Universidad Central del Ecuador, a todo el equipo docente de Medicina Fetal Quito y de manera especial a nuestro Coordinador Académico Dr. Eduardo Yépez G, por su colaboración en el desarrollo de este artículo.
Referencias Bibliográficas
1. Estadísticas Vitales, Registro Nacional de Nacidos Vivos y Defunciones Fetales 2022, Instituto Nacional de Estadísticas y Censo, junio 2023. https://www.ecuadorencifras.gob.ec/docu-mentos/web-inec/Poblacion_y_Demografia/Nacimientos_De-funciones/Nacidos_vivos_y_def_fetales_2022/Presentacion_EN-V_y_EDF_2022.pdf [ Links ]
2. Estadísticas vitales, Registro de Estadísticas de Defunciones Generales de 2022, Instituto Nacional de Estadísticas y Censo, septiembre 2023. https://www.ecuadorencifras.gob.ec/defunciones-generales/ [ Links ]
3. Presente y Futuro de la Vigilancia de Defectos Congénitos en las Américas, Organización Panamericana de la Salud y Banco Internacional de Reconstrucción y Fomento, Banco Mundial, Washington, D.C.: OPS, Banco Mundial; 2020. ISBN: 978-92-7532192-8 [ Links ]
4. Deprest J, Devlieger R, Srisupundit K, Beck V, Sandaite I, Rusconi S, et al. Fetal Surgery is a clinical reality. Semin Fetal Neonatal Med. 2010 Feb;15(1):58-67. doi: 10.1016/j.siny.2009.10.002 [ Links ]
5. Deprest JA, Done E, Van Mieghem T, Gucciardo L. Fetal surgery for anesthesiologists. Curr Opin Anaesthesiol. 2008 Jun;21(3):298-307. doi: 10.1097/ACO.0b013e3282ff8607 [ Links ]
6. Kontopoulos E, Chmait RH, Quintero RA. Twin-to-Twin Transfusion Syndrome: Definition, Staging, and Ultrasound Assessment. Twin Res Hum Genet. 2016 Jun;19(3):175-83. doi: 10.1017/thg.2016.34 [ Links ]
7. Meller C, Covini D, Aiello H, Izbizky G, Portillo Medina S, Otaño L. Update on prenatal diagnosis and fetal surgery for myelomeningocele. Arch Argent Pediatr. 2021 Jun;119(3):e215-e228. English, Spanish. doi: 10.5546/aap.2021.eng.e215 [ Links ]
8. Sanz Cortes M, Chmait RH, Lapa DA, Belfort MA, Carreras E, Miller JL, et al. Experience of 300 cases of prenatal fetoscopic open spina bifida repair: report of the International Fetoscopic Neural Tube Defect Repair Consortium. Am J Obstet Gynecol. 2021 Dec;225(6):678.e1-678.e11. doi: 10.1016/j.ajog.2021.05.044 [ Links ]
9. Cruz-Martínez R, Etchegaray A, Molina-Giraldo S, Nieto-Castro B, Gil Guevara E, Bustillos J, et al; Latin American CDH Study Group. A multicenter study to predict neonatal survival according to lung-to-head ratio and liver herniation in fetuses with left congenital diaphragmatic hernia (CDH): hidden mortality from the Latin American CDH Study Group Registry. Prenat Diagn. 2019 Jun;39(7):519-26. doi: 10.1002/pd.5458 [ Links ]
10. Deprest JA, Nicolaides KH, Benachi A, Gratacos E, Ryan G, Persico N, et al; TOTAL Trial for Severe Hypoplasia Investigators. Randomized Trial of Fetal Surgery for Severe Left Diaphragmatic Hernia. N Engl J Med. 2021 Jul 8;385(2):107-18. doi: 10.1056/NEJMoa2027030 [ Links ]
留言 (0)