Un homme de 52 ans atteint de diabète sucré de type 2 a consulté pour un examen de routine. Il était traité par insuline glargine et insuline asparte depuis 9 ans. Ses besoins totaux en insuline avaient graduellement augmenté ces dernières années, jusqu’à 192 unités (glargine 40 unités, asparte 152 unités) par jour. Malgré le recours à des doses élevées d’insuline, son taux d’hémoglobine glyquée (HbA1c) était à 9,7 %. Son poids corporel était de 45 kg et son indice de masse corporelle était à 18.
L’examen physique de l’abdomen a révélé 2 nodules légèrement fermes, indolores et de couleur altérée, aux points d’injection de l’insuline (Figure 1A). Une tomodensitométrie (TDM) de l’abdomen a montré des masses sous-cutanées de formes irrégulières aux contours mal définis plus denses que les tissus adipeux voisins (Figure 1B). Selon les antécédents du patient et les résultats de la TDM, nous avons diagnostiqué une amyloïdose induite par l’insuline. Nous avons conseillé au patient de s’administrer une dose moindre d’insuline en changeant chaque fois de point d’injection sur l’abdomen, et ses besoins totaux en insuline ont diminué à 48 unités par jour. Le patient a ensuite été perdu au suivi.
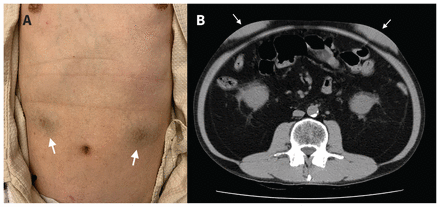
 Figure 1:
Figure 1: (A) Photographie d’un homme de 52 ans présentant une amyloïdose induite par l’insuline, avec coloration altérée de la peau (flèches) dans les quadrants supérieurs droit et gauche de l’abdomen, là où 2 nodules palpables s’observent. (B) Tomodensitométrie de l’abdomen montrant des lésions denses bilatérales de forme irrégulière sur la paroi abdominale antérieure bilatérale, aux points d’injection de l’insuline (flèches), sans signes d’inflammation; elles concordent avec des dépôts amyloïdes sous-cutanés. Les contours latéraux postérieurs de la masse sont flous et la densité moyenne des lésions est de 53 unités Hounsfield, avec contraste minimal.
L’amyloïdose induite par l’insuline concerne des masses amyloïdes sous-cutanées qui se forment quand l’insuline est injectée à répétition aux mêmes endroits1. Étant donné que les patients peuvent trouver que les injections sont moins douloureuses dans les foyers d’amyloïdose, ils ont parfois le réflexe de choisir ces foyers plutôt que de nouveaux points d’injection1. Les foyers d’amyloïdose induite par l’insuline n’absorbent environ que le tiers de l’insuline, comparativement à la peau normale2.
L’amyloïdose induite par l’insuline est peu fréquente et passe souvent à tort pour de la lipohypertrophie associée aux injections d’insuline, qui touche jusqu’à 50 % des patients1. L’échographie, la TDM et l’imagerie par résonance magnétique peuvent aider à faire la distinction entre les 2 entités; toutefois, le diagnostic définitif ne peut être posé que sur une base histologique3. Les 2 anomalies se règlent par une rotation des points d’injection. L’amyloïdose régresse souvent graduellement, une fois les injections d’insuline cessées, tandis que les lésions lipohypertrophiques ont tendance à rentrer dans l’ordre plus rapidement1. Les patients dont la maîtrise glycémique tend à se dérégler sans raison gagneraient à faire examiner leurs points d’injection et à faire mesurer régulièrement leur glycémie.
RemerciementL’auteur tient à remercier James R. Valera pour son aide à la révision du manuscrit.
FootnotesIntérêts concurrents: Aucun déclaré.
Cet article a été révisé par des pairs.
L’auteur a obtenu le consentement du patient.
This is an Open Access article distributed in accordance with the terms of the Creative Commons Attribution (CC BY-NC-ND 4.0) licence, which permits use, distribution and reproduction in any medium, provided that the original publication is properly cited, the use is noncommercial (i.e., research or educational use), and no modifications or adaptations are made. See: https://creativecommons.org/licenses/by-nc-nd/4.0/
留言 (0)