CASE REPORT / CAS CLINIQUE
APPORT DE LA NEUROENDOSCOPIE DANS LES STENOSES NON TUMORALES DU FORAMEN DE MONRO : A PROPOS DE DEUX CAS ET REVUE DE LA LITTERATURE
CONTRIBUTION OF NEUROENDOSCPY IN THE NON TUMORAL STENOSIS OF THE FORMAN OF MONRO: TWO CASE REPORTS AND LITERATURE REVIEW
RESUME :
Introduction
La sténose non tumorale du foramen de Monro est une entité anatomo-clinique rare qui engendre une hydrocéphalie asymétrique des ventricules latéraux quand la sténose concerne un seul foramen ou une dilatation biventriculaire quand elle est bilatérale.
L’objectif de ce travail est de rapporter l’efficacité de la chirurgie neuroendoscopique dans le traitement de cette pathologie.
Matériel et méthodes
Nous rapportons deux observations de sténose non tumorale des foramens de Monro. Les deux malades ont bénéficié d’un traitement endoscopique avec réalisation d’une foraminoplastie complétée par une ventriculocisternostomie.
Discussion
La sténose du trou de Monro est une pathologie rare. Son mécanisme pathogénique est mal élucidé. Le tableau clinique est classiquement celui d’une hydrocéphalie active. L’IRM cérébrale permet de poser le diagnostic et d’éliminer une origine tumorale de la sténose. Les quelques cas rapportés dans la littérature ont conclu la prédominance des sténoses unilatérale par rapport aux formes bilatérales. L’endoscopie cérébrale permet une meilleure visualisation de la sténose ainsi que les malformations intraventriculaires associées. Elle permet également la réalisation d’une foraminoplastie avec une ventriculocisternostmie.
Conclusion
La sténose non tumorale du foramen de monro est une affection peu fréquente. L’expression clinique est celle d’une hypertension intracrânienne. Son diagnostic est évoqué à l’IRM cérébrale. L’endoscopie cérébrale confirme l’étiologie non tumorale de la sténose et permet le traitement de l’hydrocéphalie en rétablissant les voies d’écoulement du LCR.
Mots clés : endoscopie, foramen de Monro, foraminoplastie, hydrocéphalie.
ABSTRACT:
Introduction
Non-tumoral stenosis of the foramen of Monro is a rare anatomoclinical entity which causes asymmetric hydrocephalus of the lateral ventricles when the stenosis concerns a single foramen or biventricular dilation when it is bilateral. The objective of this work is to report the efficacy of neuroendoscopic surgery in the treatment of this pathology.
Method
We report two observations of non-tumoral stenosis of Monro’s foramen. Both patients underwent endoscopic treatment with a foraminoplasty completed by endoscopic third ventriculostomy. The postoperative follow-up was straightforward with clinical improvement.
Discussion
Monro’s foramen stenosis is a rare condition. Its pathogenic mechanism is poorly understood. Cerebral MRI can be used to diagnose and rule out a tumor origin of the stenosis. Cerebral endoscopy allows better visualization of the stenosis as well as the associated intraventricular malformations. It also allows for the performance of foraminoplasty with endoscopic third ventriculostomy.
Conclusion
Non-tumoral stenosis of the foramen of monro is an uncommon condition. The clinical expression is that of intracranial hypertension. Its diagnosis is suggested on cerebral MRI. Intraventricular endoscopy confirms the non-tumoral etiology of the stenosis and allows treatment of hydrocephalus by reestablishing the CSF outflow pathways.
Key words: endoscopy, foramen of Monro, foraminoplasty, hydrocephalus.
INTRODUCTION
La sténose non tumorale du foramen de Monro est une entité anatomo-clinique rare qui engendre une hydrocéphalie asymétrique des ventricules latéraux quand la sténose concerne un seul foramen ou une dilatation biventriculaire quand elle est bilatérale (10). La vingtaine de cas rapportés dans la littérature ont rapporté une prédominance des sténoses unilatérales par rapport aux formes bilatérales (2,3,12-14).
Son mécanisme pathogénique est mal élucidé. Il est établi que l’obstruction des foramens interventriculaires peut être congénitale ou acquise secondaire à une hémorragie intra ventriculaire, une infection, une tumeur ou un kyste des plexus choroïdes conduisant souvent à une hydrocéphalie obstructive (10).
Le tableau clinique est classiquement celui d’une hydrocéphalie active dont l’origine tumorale est éliminée à l’IRM cérébrale (4). L’endoscopie cérébrale permet une meilleure visualisation de la sténose ainsi que les malformations intraventriculaires associées. Elle permet également le rétablissement du flux du LCR (11).
Dans cette étude, nous allons approfondir l’apport de l’endoscopie dans le traitement des sténoses non tumorales du foramen de Monro.
OBSERVATIONS
Cas clinique 1 :
Le premier cas est une fille de 03 ans, sans antécédent particulier qui présente une boiterie à la marche évoluant depuis 6 mois. A l’examen clinique, elle présente une hémiparésie droite avec signes d’hypertension intracrânienne. L’IRM cérébrale a montré une hydrocéphalie avec une dilatation asymétrique du ventricule latéral gauche (figure 1).
Cas clinique 2 :
Le deuxième cas est un homme de 40 ans, suivi en psychiatrie pour un syndrome dépressif. Cliniquement, il présente un syndrome d’hypertension intracrânienne, une ataxie avec troubles de l’équilibre. L’IRM a révélé une hydrocéphalie biventriculaire active par sténose des deux foramens de Monro (figure 2).
Les deux malades ont bénéficié d’un traitement endoscopique avec réalisation d’une foraminoplastie complétée par une ventriculocisternostomie (figure 3). Les suites opératoires ont été simples avec une amélioration clinique pour les deux malades.
DISCUSSION
Les procédures endoscopiques ne sont pas nouvelles en neurochirurgie. La première procédure neuro-endoscopique a été pratiquée il y a près d’un siècle. Elle a été menée par Victor Darwin Lespinasse (1878-1946). En 1910, qui a introduit un petit cystoscope dans le ventricule et a coagulé le plexus choroïde de façon bilatérale chez deux nourrissons. Un de ses patients est mort en postopératoire et le deuxième a vécu cinq années. Puis en 1922, Walter Edward Dandy (1886–1946) a publié les premières observations endoscopiques des ventricules, en utilisant un endoscope éclairé par une réflexion de la lumière externe dans un miroir, innovant ainsi le terme « ventriculoscopie » qui lui a permis une remarquable visualisation du système ventriculaire. Il a réussi à enlever le plexus choroïde dans deux cas
Malheureusement, les pionniers de la neuroendoscopie ont rencontré de nombreuses difficultés techniques dues au mauvais grossissement et l’éclairage faible.
Grâce aux avancées technologiques qui ont permis une visualisation fiable et précise des ventricules, la neuroendoscopie est considérée actuellement le traitement de choix de l’hydrocéphalie obstructive.
La fenestration endoscopique du septum pellucidum ou du foramen de Monro a été utilisée pour les hydrocéphalies monoventriculaires, qui ont été rapportées par Fukushima en 1973 (6) et Mohanty en 1996 (9). Les principaux risques comprennent l’incapacité de fenestrer le septum et l’hémorragie intraventriculaire. Ces risques semblent être accrus en présence d’anatomie déformée ou d’un septum épaissi (1).
La foraminoplastie peut être réalisée en toute sécurité chez les patients présentant une fine membrane avasculaire recouvrant le foramen de Monro. Cependant, il existe un risque accru de léser le fornix si le foramen est rétréci ou sténosé et par conséquence exposer le malade à des troubles de la mémoire en post opératoire.
Il existe différentes approches endoscopiques pour la fenestration du septum pellucidum (7,5,8). Pour la plupart des auteurs, la technique endoscopique consiste à introduire l’endoscope dans le ventricule latéral élargi à travers un trou coronal puis réalisation de la fenestration du ventricule latéral dilaté au ventricule normal controlatéral. Ces auteurs suggèrent que cette approche augmente l’amplitude des mouvements de l’endoscope et pourrait rendre les lésions iatrogènes moins fréquentes en raison de la dilatation ventriculaire. Cependant, Gangemi et al. (7) avait une opinion différente ; ils pensaient que cette approche était plus difficile parce que l’anatomie endoscopique du ventricule latéral élargi a été modifiée. Par conséquent, déterminer la surface du septum pellucidum où la fenestration doit être effectuée peut-être difficilement et nécessite parfois l’utilisation de techniques stéréotaxiques ou la neuronavigation. Gangemi et Maiuri ont utilisé une approche à travers la corne occipitale du ventricule normal controlatéral et ont déclaré que la fenestration du septum pellucidum pourrait être facilement réalisée ; ils suggèrent que cette trajectoire chirurgicale est plus sûre que l’approche frontale du ventricule dilaté (figure 4).
Certains auteurs ont suggéré une petite évacuation de LCR à travers l’endoscope. Ils croient que cette technique diminue le gradient de pression entre les cavités ventriculaires, permettant ainsi au septum pellucidum de reculer et l’élargissement du ventricule controlatéral. À ce stade, la perforation peut être effectuée en toute sécurité (14).
Nous pensons que la corne frontale est plus facile à aborder et plus courte que la corne occipitale. Selon notre expérience, cette approche offre une vision endoscopique directe des structures importantes telles que le foramen de Monro et la veine thalamostriée.
Sous visualisation endoscopique, la veine thalamostriée est situé sur le bord postéro-latéral du foramen de Monro. En même temps, éviter de blesser les veines de drainage profondes autour du foramen interventriculaire est important. Vinas a publié un excellent manuscrit sur l’anatomie du septum pellucidum (15). Il a divisé le septum en un segment frontal et un autre atriale et il a analysé sa vascularisation. Il a décrit une zone avasculaire plus grande située en avant du foramen de Monro et au-dessous de la veine septale antérieure. Nous croyons que cela est utile pour déterminer le site optimal de la septostomie.
Dans notre modeste expérience en matière de traitement endoscopique des hydrocéphalies, nous avons colligé 300 cas de patients opérés pour hydrocéphalie quel que soit son type (biventriculaire, triventriculaire et tétraventriculaire) et son étiologie (congénitale, malformative, acquises, tumorale, l’hydrocéphalie chronique de l’adulte et les patients valvés ayant présenté un dysfonctionnement du dispositif de shunt).
La sténose congénitale du trou de Monro a été observée chez 02 patients opérés par voie endoscopique.
En per opératoire, nous avons constaté que le septum pellucidum lors de l’hydrocéphalie peut être normalement présent, il peut être ouvert donc perméable avec présence de trabéculations ou carrément absent. Ceci est lié au développent important de l’hydrocéphalie effaçant le septum presque en totalité laissant un vestige septal qui se continu en avant vers le foramen et en arrière vers les cornes occipitales. A ce moment l’accès à l’aide de l’endoscope au côté controlatéral et plus aisée sans recourir à la septotomie (fenestration du septum).
CONCLUSION
La sténose non tumorale du foramen de Monro est une affection peu fréquente. L’expression clinique est celle d’une hypertension intracrânienne. Son diagnostic est évoqué à l’IRM cérébrale. L’endoscopie cérébrale permet une meilleure visualisation de la sténose ainsi que les malformations intraventriculaires associées (ouverture du septum pellucidum, anomalies du plexus choroïde, latéralisation des fornix, déformation de l’hippocampe). Elle permet également le traitement de l’hydrocéphalie en rétablissant les voies d’écoulement du LCR à travers les procédures de foraminoplastie et de septotomie de manière efficace et sécurisée.
FIGURES
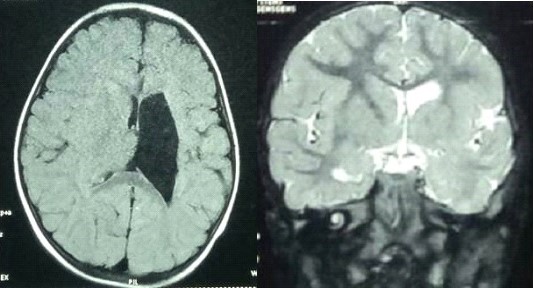
Figure 1: IRM cérébrale préopératoire montrant une hydrocéphalie monoventriculaire
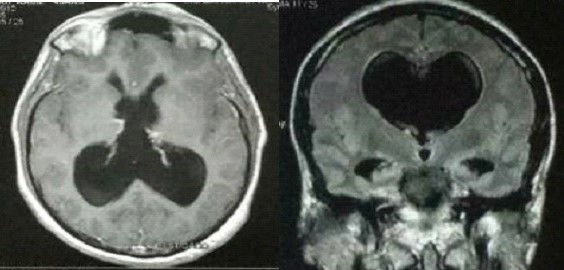
Figure 2 : IRM cérébrale montrant une hydrocéphalie biventriculaire active par sténose des deux foramens de Monro
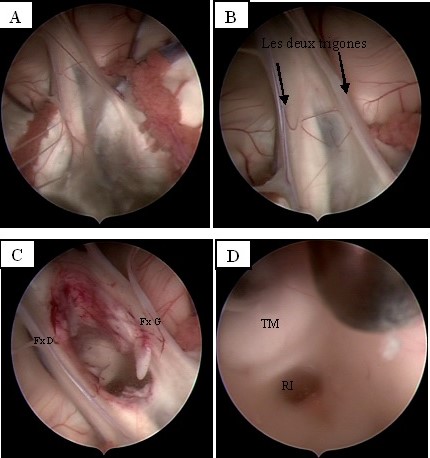
Figure 3 : Procédure endoscopique de la foraminoplastie.
A : Sténose bilatérale des foramens de Monro.
B : Vue endoscopique centrée sur le septum intertigonal
C : Abord endoscopique intertrigonal (Fx D : fornix droit, Fx G : fornix gauche).
D : Progression dans la lumière du V3 après ouverture du septum et visualisation des éléments du V3 (TM : Tubercule mamillaire, RI : recessus infundibulaire)
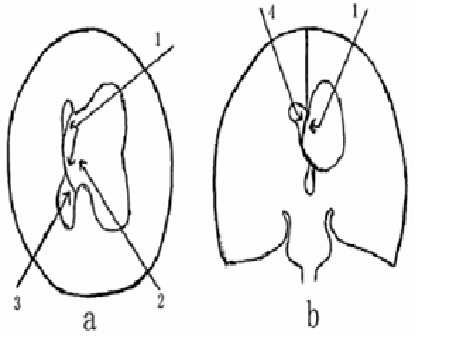
Figure 4. Vues schématiques axiales (a) et coronales (b) des différentes approches endoscopiques de l’hydrocéphalie monoventriculaire selon Gangemi M (7).
(1) Approche du ventricule dilaté à travers un trou coronal. En raison du recul important du septum pellucidum, la détermination du site de la fenestration devrait être difficile.
(2) Approche de la corne occipitale du ventricule dilaté. La trajectoire endoscopique est assez longue et le site de la stomie est difficile à définir.
(3) Approche de la corne occipitale du ventricule comprimé. La voie endoscopique est relativement courte et fournit une trajectoire directe pour fenestrer le septum pellucidum, qui est facilement et immédiatement visualisé en saillie dans la corne occipitale.
(4) Approche à travers la corne frontale du ventricule comprimé. La trajectoire endoscopique est moins directe et la corne frontale est plus petite que la corne occipitale.
REFERENCES
ALDANA PR, KESTLE JR, BROCKMEYER DL, WALKER ML. Results of endoscopic septal fenestration in the treatment of isolated ventricular hydrocephalus. Pediatr Neurosurg. 2003;38:286–94. CASTRO CASTRO J, LISTA MARTINEZ O, VARELA-ROIS P, PASTOR ZAPATA A. Oclusión congénita del foramen de Monro como causa de hidrocefalia unilateral. A propósito de un caso [Congenital obstruction of the foramen of Monro causing unilateral hydrocephalus. A propos of a case]. An Sist Sanit Navar. 2016;39(3):447-51. DASTGIR G, AWAD A, SALAM A, ATTIA M. Unilateral hydrocephalus due to foramen of monro stenosis. Minim Invasive Neurosurg. 2006;49(3):184-6. DE BONIS P, ANILE C, TAMBURRINI G, TARTAGLIONE T, MANGIOLA A. Adult idiopathic occlusion of the foramina of Monro: diagnostic tools and therapy. J Neuroimaging. 2008;18(1):101-4. FREPPEL S, MARCHAL JC, JOUD A, PINELLI C, KLEIN O. Early surgical management of antenatal diagnosed cystic lesions of the foramen of Monro causing monoventricular hydrocephalus. Childs Nerv Syst. 2009;25:1131–5. FUKUSHIMA T, ISHIJIMA B, HIRAKAWA K, NAKAMURA N, SANO K. Ventriculofberscope: a new technique for endoscopic diagnosis and operation. J. Neurosurg. 1973;38:251–6. GANGEMI M, MAIURI F, DONATI PA, SIGNORELLI F, BASILE D. Endoscopic surgery for monoventricular hydrocephalus. Surg Neurol. 1999;52:246–51. KEHLER U, GLIEMROTH J, ARNOLD H. Asymmetric hydrocephalus: safe endoscopic perforation of septum pellucidum: technical note. Minim Invasive Neurosurg. 1997;40:101–2. MOHANTY A, DAS BS, SASTRY KOLLURI VR, HEDGE T. Neuroendoscopic fenestration of occluded foramen of Monro causing unilateral hydrocephalus. Pediatr Neurosurg. 1996;25:248–51. OI S, MATSUMOTO S. Pathophysiology of nonneoplastic obstruction of the foramen of Monro and progressive unilateral hydrocephalus. Neurosurg. 1985;17(6):891-6. SCHONAUER C, JOHNSON R, CHIRIATTI S, DE FALCO R, ALBANESE V, TESSITORE E, BARBAGALLO GM. Adult idiopatic occlusion of Monro foramina: intraoperative endoscopic reinterpretation of radiological data and review of the literature. Br J Neurosurg. 2014 Dec;28(6):717-21. SHAHJOUEI S, HABIBI Z, NADERI S, MAHMOODI R, NEJAT F. Congenital obstruction of foramen of Monro: report of 10 patients and literature review. Childs Nerv Syst. 2018;34(4):707-15. SHARIFI G, REZAEE O, JAHANBAKHSHI A. Unilateral hydrocephalus due to idiopathic anomaly of foramen of Monro, treated successfully with endoscopic technique. Report of three cases. Cent Eur Neurosurg. 2010;71(3):143-46. VAZ-GUIMARÃES FILHO FA, RAMALHO CO, SURIANO ÍC, ZYMBERG ST, CAVALHEIRO S. Neuroendoscopic surgery for unilateral hydrocephalus due to inflammatory obstruction of the Monro foramen. Arq Neuropsiquiatr. 2011;69:227–31. VINAS FC, CASTILLO C, DIAZ FG. Microanatomical considerations for the fenestration of the septum pellucidum. Minim Invasive Neurosurg. 1998;41(1):20-6.
留言 (0)